Kiedy przy wypadającej macicy I stopnia konieczna jest operacja?
Coraz więcej kobiet zauważa pierwsze sygnały obniżenia narządów. Uczucie ciężkości, delikatny dyskomfort po długim dniu, czasem trudniejsze oddawanie moczu. We wczesnym stadium łatwo to zbagatelizować. Warto jednak wiedzieć, kiedy działać i jakie są opcje.
W tym tekście znajdziesz odpowiedź, kiedy przy stopniu I wypadania macicy rozważa się operację. Dowiesz się też, które objawy wymagają diagnostyki, jak działają ćwiczenia dna miednicy, pessary i leczenie hormonalne. Na końcu podpowiadamy, jak przygotować się do wizyty.
Kiedy stopień I wypadania macicy wymaga interwencji chirurgicznej?
Najczęściej nie wymaga. Operację rozważa się, gdy uporczywe objawy trwają mimo leczenia zachowawczego lub współistnieją istotne zaburzenia czynnościowe.
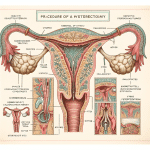
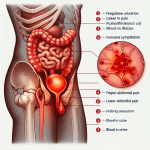
Stopień I oznacza, że najniżej położony punkt narządu znajduje się wyraźnie powyżej wejścia do pochwy. W typowym przebiegu zaleca się leczenie zachowawcze i obserwację. Do operacji kieruje się pacjentki z silnymi, utrwalonymi dolegliwościami, które nie ustąpiły po co najmniej kilku miesiącach fizjoterapii i próbie pessara. Wskazaniem mogą być także powikłania funkcjonalne, na przykład nawracające zakażenia dróg moczowych z zaleganiem moczu, nasilone nietrzymanie moczu lub znaczący dyskomfort podczas współżycia. Decyzję wspiera ocena ryzyka progresji i planów prokreacyjnych. Gdy potrzebny jest inny planowy zabieg ginekologiczny, czasem łączy się go z naprawą statyki. W wybranych sytuacjach rozważa się metody małoinwazyjne, w tym operacje laparoskopowe lub robotyczne.
Jakie objawy stopnia I sugerują konieczność dalszej diagnostyki?
Każdy nawracający dyskomfort dna miednicy lub problem z mikcją czy wypróżnieniem wymaga oceny uroginekologicznej.
Typowe sygnały to:
- uczucie ciężkości lub „ciągnięcia” w pochwie, szczególnie pod koniec dnia,
- wrażenie ciała obcego w pochwie,
- ból krzyża lub podbrzusza nasilany wysiłkiem,
- częstomocz, naglące parcia, trudność z rozpoczęciem mikcji, uczucie niepełnego opróżnienia pęcherza,
- wysiłkowe nietrzymanie moczu,
- zaparcia, parcie na stolec, konieczność wspomagania wypróżnienia,
- dyskomfort lub ból podczas współżycia,
- plamienia, nawracające upławy, częste infekcje dróg moczowych,
- zauważalna progresja objawów mimo domowych działań.
Czy próby zachowawcze mogą zapobiec operacji przy lekkim obniżeniu?
Tak. W większości przypadków dobrze prowadzone leczenie zachowawcze pozwala uniknąć zabiegu.
Kluczowa jest fizjoterapia uroginekologiczna z nauką prawidłowej aktywacji i wzmacniania mięśni dna miednicy. Istotne są także zmiany stylu życia: redukcja masy ciała przy nadwadze, leczenie przewlekłego kaszlu i alergii, profilaktyka zaparć dietą bogatą w błonnik i odpowiednim nawodnieniem. Warto ograniczyć dźwiganie i nauczyć się ergonomii oraz prawidłowego oddechu podczas wysiłku. Sprawdzają się aktywności o niskim wpływie, jak spacery, pływanie czy joga dopasowana do dna miednicy. Często włącza się pessar jako wsparcie objawowe w ciągu dnia.
Jak skuteczne są ćwiczenia dna miednicy i pessary we wczesnym stadium?
Ćwiczenia zwykle zmniejszają objawy po 12–16 tygodniach, a dobrze dopasowany pessar daje szybką ulgę.
Regularny program treningowy, najlepiej prowadzony przez fizjoterapeutę uroginekologicznego, poprawia siłę i koordynację mięśni oraz redukuje uczucie ciężkości. U części pacjentek obserwuje się także poprawę w ocenie stopnia obniżenia. Pessary, czyli silikonowe krążki lub pierścienie, mechanicznie podtrzymują ściany pochwy i szyjkę. Dobrze działają w lekkim i umiarkowanym obniżeniu, po porodzie oraz przy towarzyszącym wysiłkowym nietrzymaniu moczu. Wymagają dopasowania rozmiaru i kontroli tolerancji. Możliwe są zwiększona wydzielina, podrażnienia czy erozje śluzówki, zwłaszcza po menopauzie, dlatego bywa zalecany miejscowy estrogen. Ćwiczenia i pessar można łączyć.
Kiedy leczenie hormonalne może zastąpić zabieg chirurgiczny?
U części pacjentek po menopauzie miejscowe estrogeny łagodzą objawy i poprawiają tolerancję pessara, co może odsunąć operację.
Leczenie miejscowe nie cofa anatomicznego obniżenia, ale zwiększa nawilżenie i elastyczność tkanek. Dzięki temu zmniejsza pieczenie, suchość, podatność na mikrourazy oraz czasem częstość zakażeń dróg moczowych. Korzyści pojawiają się po kilku tygodniach regularnego stosowania. Decyzję o terapii podejmuje lekarz po wykluczeniu przeciwwskazań. Najlepsze efekty daje połączenie z fizjoterapią, zmianą nawyków i ewentualnie pessarem.
Które badania najlepiej ocenią ryzyko postępu obniżenia narządów?
Podstawą jest badanie uroginekologiczne w skali POP-Q, uzupełnione ultrasonografią oraz, w razie potrzeby, testami czynnościowymi.
Najczęściej wykonuje się:
- dokładny wywiad wraz z oceną czynników ryzyka, takich jak przebyte porody, masa ciała, charakter pracy, zaparcia czy przewlekły kaszel,
- badanie ginekologiczne z oceną statyki w skali POP-Q,
- test kaszlowy i ocenę objawów wysiłkowego nietrzymania moczu,
- ultrasonografię przezpochwową lub przez krocze, także w próbach dynamicznych,
- urodynamikę przy złożonych dolegliwościach ze strony pęcherza,
- badania obrazowe miednicy w nietypowych lub wieloprzedziałowych obniżeniach.
W ocenie ryzyka progresji znaczenie mają także parametry POP-Q i bliskość struktur do wejścia do pochwy. Przy łagodnych objawach wystarcza kontrola co kilka miesięcy.
Jakie powikłania operacyjne warto wziąć pod uwagę przed zabiegiem?
Trzeba rozważyć ryzyko krwawienia, infekcji, uszkodzenia narządów, bólu oraz nawrotu. W razie implantów dochodzi ryzyko ich ekspozycji.
Możliwe są:
- zakażenia rany lub pochwy,
- zatrzymanie moczu lub trudności z mikcją,
- nowe objawy nietrzymania moczu,
- uszkodzenia pęcherza, cewki, moczowodów lub jelit,
- zakrzepica i zatorowość,
- zrosty i przewlekły ból miednicy,
- bolesność podczas współżycia,
- ekspozycja lub erozja materiału implantowanego oraz konieczność reoperacji,
- ryzyko znieczulenia i okres rekonwalescencji.
Metody małoinwazyjne, w tym laparoskopowe i robotyczne, zwykle oznaczają mniejsze nacięcia i szybszy powrót do aktywności. Nie eliminują jednak ryzyka powikłań ani nawrotu.
Kiedy warto skonsultować się ze specjalistą i jak się przygotować?
Gdy objawy wpływają na codzienne funkcjonowanie lub nawracają, warto umówić wizytę. Do pilnej oceny skłania nagłe nasilenie dolegliwości.
Sygnały alarmowe to:
- wyczuwalny guzek wysuwający się poza wejście do pochwy,
- zatrzymanie moczu, ból i gorączka,
- krwawienie z dróg rodnych,
- szybka progresja objawów.
Przygotowanie do konsultacji ułatwi diagnozę:
- spisz objawy, ich czas trwania i sytuacje, które je nasilają,
- prowadź dzienniczek mikcji i płynów przez kilka dni,
- przygotuj informacje o porodach, operacjach, chorobach przewlekłych i lekach,
- zaznacz, czy planujesz ciążę,
- zabierz ostatnie wyniki badań ginekologicznych, jeśli je masz.
W oczekiwaniu na wizytę możesz rozpocząć delikatne ćwiczenia dna miednicy, zadbać o błonnik i nawodnienie oraz ograniczyć dźwiganie.
Świadome podejście do wypadającej macicy we wczesnym stadium daje przewagę. Większość pacjentek dobrze reaguje na fizjoterapię, pessary i proste modyfikacje stylu życia. Operację warto rozważyć wtedy, gdy mimo tych kroków objawy wciąż ograniczają codzienność lub pojawiają się powikłania. Kluczem jest indywidualny plan i regularna kontrola.
Umów konsultację uroginekologiczną i ustal plan leczenia dopasowany do Twoich objawów i planów życiowych.
Masz objawy obniżenia narządów i nie wiesz, czy operacja jest konieczna? Dowiedz się, kiedy zabieg jest wskazany oraz jak fizjoterapia i pessar mogą zmniejszyć dolegliwości już po 12–16 tygodniach: https://www.urovita.pl/wypadanie-macicy/.